La méniscectomie est l’intervention chirurgicale qui consiste à retirer tout ou une partie d’un ménisque du genou.
Anatomie de l’articulation du genou et des ménisques
Les deux ménisques sont situés à l’intérieur de l’articulation du genou.
L’articulation du genou réunit l’extrémité inférieure du fémur à l’extrémité supérieure du tibia. Deux autres os font partie du genou :
- le péroné (fibula) qui est relié au tibia mais ne participe pas à proprement parler à l’articulation du genou
- la rotule (patella) qui est située en avant de l’articulation du genou et qui s’articule avec la face antérieure de l’extrémité du fémur (trochlée).
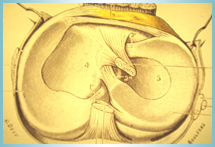
Les trois surfaces articulaires, fémur, tibia et rotule sont recouvertes de cartilage:
- le fémur : les deux condyles, interne et externe (médial et latéral) sont arrondis et convexes et sont séparés par l’échancrure inter condylienne
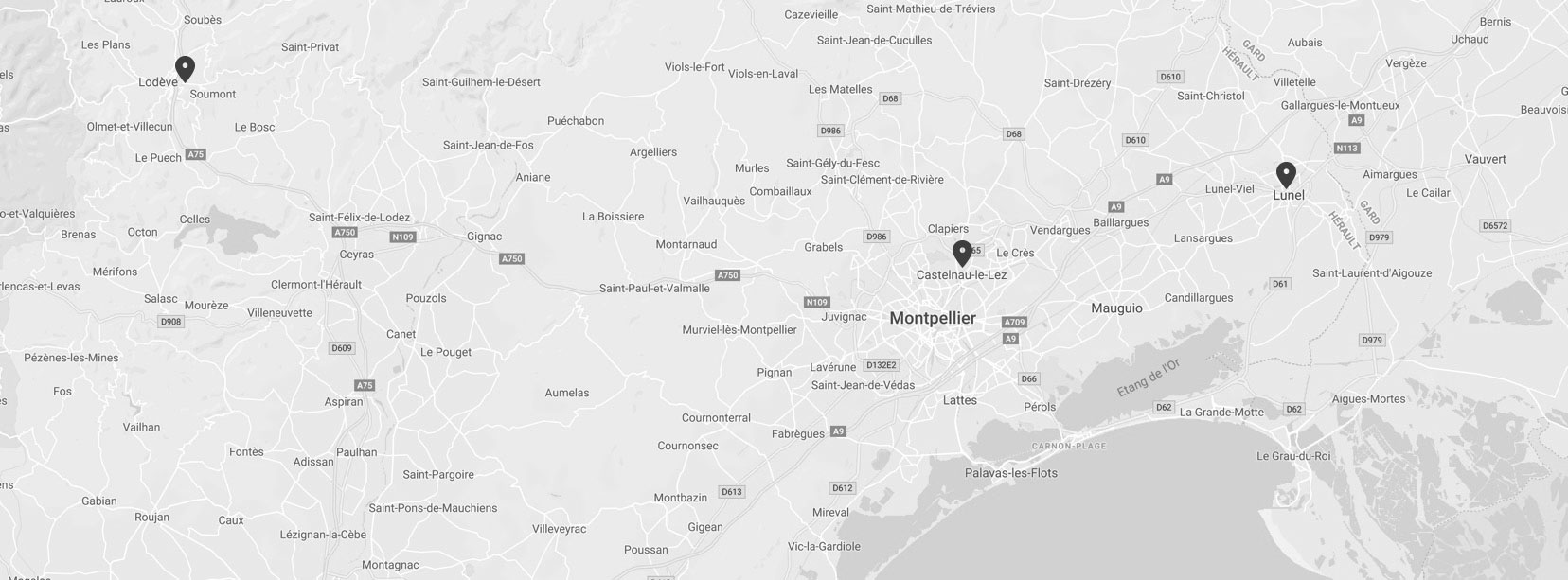
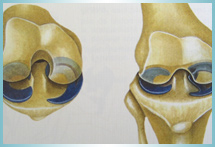
- le tibia : les deux glènes tibiales, interne et externe (médiale et latérale) sont toutes les deux arrondies et concaves, séparées par les deux épines tibiales, très petites et très proches l’une de l’autre, l’une interne (médiale) et l’autre externe (latérale). Elles reçoivent la convexité des deux condyles fémoraux. Chacune des deux glènes tibiales est garnie en périphérie d’un ménisque, véritable cale élastique recouverte de cartilage. Le ménisque interne (médial) et le ménisque externe (latéral) participent à la stabilité du genou et protègent le cartilage des glènes tibiales et des condyles fémoraux.
- la rotule est un os arrondi enchâssé dans le tendon quadricipital. Sa face postérieure est entièrement cartilagineuse, faite de deux facettes, l’une interne (médiale) et l’autre externe (latérale) qui glissent le long de la trochlée fémorale lors des mouvements de flexion/extension. Sa face antérieure est superficielle, elle est très facile à palper sous la peau.
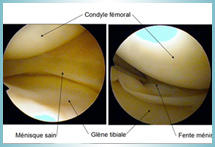

La stabilité du genou est assurée par les deux ménisques et 4 ligaments :
- deux ligaments latéraux, l’un interne (médial) le LLI, et l’autre externe (latéral) le LLE, qui sont longs et situés en dehors de l’articulation du genou
- deux ligaments croisés, l’un antérieur LCA et l’autre postérieur LCP, qui sont courts et situés à l’intérieur de l’articulation.
Les deux ménisques sont triangulaires à la coupe, l’interne a une forme de «C» et l’externe est plus fermé, a une forme de «O». La partie la plus antérieure est arrondie et forme la corne antérieure, la partie la plus postérieure est arrondie et forme la corne postérieure. Leur partie périphérique est la plus épaisse, elle est vascularisée, alors que leur partie centrale est fine et non vascularisée. C’est pour cela que les lésions périphériques peuvent cicatriser et sont donc parfois suturées (désinsertions), alors que les lésions centrales ne peuvent pas cicatriser et doivent être retirées (fissures ou déchirures).


Les techniques chirurgicales
Les méniscectomies se font maintenant sauf exception, sous arthroscopie c’est-à-dire en utilisant les techniques chirurgicales de l’endoscopie pour explorer le genou et retirer la partie du ménisque qui est anormale.La méniscectomie peut être totale si on retire la totalité du ménisque ou partielle si on ne retire qu’une partie de ce ménisque. Autrefois la chirurgie du ménisque nécessitait d’ouvrir le genou et la méniscectomie était alors presque toujours une méniscectomie totale. Elle conduisait irrémédiablement à l’arthrose du genou dans les années qui suivaient. Depuis les années 1970 est apparue l’arthroscopie qui permet d’explorer le genou sans l’ouvrir. On fait deux incisions d’environ 1 cm (parfois 3) sur le genou qui a été gonflé avec du sérum physiologique, et on introduit :
- d’un coté les instruments de vue avec un scope que l’on déplace à l’intérieur du genou avec une lumière froide. L’image de l’exploration est véhiculée par des fibres optiques jusqu’à une caméra qui l’envoie sur un écran couleur de haute définition. On voit ainsi beaucoup mieux l’intérieur du genou qu’en l’ouvrant et l’image est grossie de façon très importante.
- de l’autre coté on introduit des instruments à main (ciseaux, pinces basket) ou motorisés (shaver) pour couper, réséquer ou poncer les structures de l’intérieur de l’articulation.
Après la méniscectomie sous arthroscopie, les deux incisions sont refermées, et il n’y a pas besoin de drainage si la méniscectomie a été simple et isolée.

Les techniques chirurgicales
Certaines interventions du genou comme les arthroscopies sont réalisées simplement pour explorer le genou afin de préciser un diagnostic. L’arthroscopie est alors un simple examen, et on parle alors d’arthroscopie diagnostic. Le plus souvent l’arthroscopie commence par un temps d’exploration qui confirme en général le diagnostic qui avait été fait avant cette intervention et après ce temps purement observateur est réalisé un temps de traitement, on parle alors d’arthroscopie thérapeutique.
Sur le plan thérapeutique, l’entrainement des opérateurs et les progrès de l’instrumentation permettent de faire de plus en plus de gestes intra articulaires sous arthroscopie. Nous disposons de trois types d’instruments :
- instruments à main : ciseaux, pinces basket ou emporte pièce, droites ou relevées ou inclinées sur le coté
- instruments motorisés avec gaine(shaver) qui permettent de retirer des fragments synoviaux (synovectomie), ou cartilagineux (chondrectomie) , et parfois de poncer une surface osseuse remaniée par une fracture, de l’arthrose ou un bec ostéophytique intra articulaire.
- instruments motorisés non gainés, ce sont des mèches que nous utilisons très fréquemment à ciel ouvert, en dehors de l’arthroscopie pour réaliser des trous ou des forages.

Faut il remplacer le fragment de ménisque qui a été retiré ?
Cette question nous est souvent posée : «Vous m’enlevez mon ménisque, alors que mettez vous à la place ?» La réponse est simple : rien. En effet le plus souvent il s’agit d’une méniscectomie partielle et on garde le mur méniscal, partie périphérique vascularisée qui est la partie essentielle. On retire uniquement la partie du ménisque qui est abimée et on garde la partie qui est saine. Plus rarement le ménisque est lésé dans le mur méniscal périphérique qui est vascularisé. Dans ces cas on essaye de garder le ménisque et de le réparer ce d’autant qu’il s’agit souvent de patients jeunes. Si la réparation est impossible alors on peut dans certains cas proposer des allogreffes de ménisques qui ont été prélevés sur des sujets décédés. Ces allogreffes méniscales conduisent fréquemment à des échecs rapides et on peut encore considérer cette chirurgie comme expérimentale. Nous n’avons pas encore pris cette option car elle ne nous semble pas encore assez sécurisée pour nos patients, mais nous suivons de près ces recherches.
La consultation avec le chirurgien et le bilan pré opératoire
La rencontre entre le Chirurgien et son patient est essentielle, elle a pour but de bien comprendre les plaintes et les demandes du patient mais aussi d’établir une véritable relation de confiance indispensable au bon déroulement de l’intervention et de ses suites. Le chirurgien interroge son patient, l’examine, demande les examens complémentaires indispensables (arthroscanner le plus souvent), et lui propose un traitement adapté en lui présentant les bénéfices attendus et les risques encourus.
L’indication opératoire tient compte de la balance bénéfices / risques qui s’établit en fonction de l’âge, des facteurs de risques et des exigences du patient.
L’âge
Si les lésions méniscales des sujets jeunes sont le plus souvent chirurgicales (soit suture, soit méniscectomie), il faut être beaucoup plus prudent chez les sujets âgés. D’abord parce que les risques chirurgicaux et anesthésiques sont plus importants et ensuite parce que les lésions méniscales surviennent le plus souvent dans un contexte d’arthrose. Il s’agit alors le plus souvent de lésions dégénératives dont les résultats après méniscectomie sont souvent moins bons. Il faut savoir faire la part dans l’indication opératoire de ce qui revient à la lésion méniscale et ce qui revient à l’arthrose qui ne sera pas améliorée par la méniscectomie.
Les facteurs de risques
Ils sont nombreux et la liste n’est pas exhaustive.
- Tout foyer infectieux connu ou latent : dents, urines, peau …
- Certaines maladies particulières comme le diabète, l’épilepsie, la maladie de Parkinson
- Une insuffisance cardiaque, respiratoire, rénale, hépatique
- Des antécédents de maladies susceptibles de se reproduire pendant ou après l’intervention : accident vasculaire cérébral, phlébite, embolie pulmonaire, algodystrophie
- Une artérite importante du coté opéré
- Un déficit de l’immunité par maladie (Sida) ou par traitement immunosuppresseur
- Certains traitements : anticoagulants, anti agrégants plaquettaires, cortisone,
- Obésité
- Tabac qui augmente de façon très significative le risque d’infection post opératoire
Les exigences du patient et les bénéfices attendus
Il faudra que le patient expose très clairement les exigences qu’il formule et notamment le type de vie qu’il envisage après son intervention afin que son chirurgien lui explique s’il pourra avoir ce type d’activité et quand, c’est-à-dire quels bénéfices le patient est en droit d’attendre de son intervention. Ceci est vrai essentiellement pour les activités professionnelles, sportives et les exigences de vie privée.
le programme anesthésique et l’analgésie post opératoire
La consultation pré opératoire avec l’équipe d’anesthésistes est systématique et obligatoire. L’anesthésiste interroge le patient et l’examine. Il lui explique le type d’anesthésie qui sera choisie et les risques encourus. Dans certains cas il faudra compléter le bilan pré opératoire par une consultation auprès d’un spécialiste (cardiologue, pneumologue, neurologue, …) ou modifier un traitement en cours (anticoagulants, antiagrégants plaquettaires ….) . Il s’agit presque toujours d’une anesthésie générale qui est compatible avec la chirurgie ambulatoire. Dans de rares cas ce sera une rachianesthésie qui «endort» les deux membres inférieurs après injection de produits anesthésiques locaux par ponction lombaire. Le patient reste conscient mais cette anesthésie comporte des risques qui lui sons spécifiques. Les douleurs après méniscectomie sous arthroscopie sont peu importantes. Elles sont prévenues le plus souvent par une injection intra articulaire d’anesthésiques locaux dans le genou à la fin de la méniscectomie. En post opératoire les anti inflammatoires et les antalgiques courants sont suffisants et ce pendant moins de 3 jours la plupart du temps.
Avant l’hospitalisation
Nous vous avons expliqué l’intervention, ses bénéfices et ses risques, mais vous pouvez toujours nous contacter par téléphone ou en consultation pour poser de nouvelles questions. La préparation de la peau est essentielle. Un document vous sera remis pour vous indiquer la zone où les poils doivent être supprimés la veille de votre hospitalisation. Vous réaliserez une dépilation complète de tout le membre opéré. Pour cela vous utiliserez une tondeuse ou une crème dépilatoire mais surtout pas de rasoir qui est formellement contre indiqué. Vous prendrez aussi une douche antiseptique avant votre intervention
L’hospitalisation
La méniscectomie est réalisée en ambulatoire. Dans de rares cas, si l’intervention est compliquée ou associée à d’autres gestes complémentaires il peut être nécessaire de mettre en place un drainage de 24 ou 48H ce qui peut allonger la durée de l’hospitalisation. Cette éventualité est exceptionnelle et votre chirurgien vous en informera. Après l’intervention vous resterez en surveillance post opératoire en salle de réveil dans le bloc opératoire pendant 1 heure en général. Ainsi pour une intervention qui dure une demie heure à une heure selon les cas, vous serez absent de votre chambre pendant 2 heures environ. Il faudra en informer votre entourage pour éviter qu’ils ne s’inquiètent à tord.
Votre vie après méniscectomie
Après cette intervention vous pourrez marcher avec appui complet. Dans quelques cas et pour diminuer les douleurs post opératoires votre chirurgien pourra vous demander pendant quelques jours de garder une attelle et des béquilles. Il vous en informera avant votre intervention. Vous pourrez rapidement reprendre beaucoup d’activités mais il faudra éviter de trop en faire dans le premier mois post opératoire car sinon vous pourrez avoir des douleurs et des épanchements à répétition.
La conduite de la voiture sera possible dans la première semaine après votre intervention. Pour la reprise des activités professionnelles il faudra rester très prudent pendant la premier mois. La durée de l’interruption d’activité sera donc de 1 semaine à 1 mois.
Pour la reprise des activités sportives, le premier mois aucun sport n’est autorisé. Le deuxième mois vous pourrez reprendre le vélo et la natation. A la fin du deuxième mois reprise du footing et dès que la course est possible de façon aisée et sans douleurs alors tous les autres sports pourront être repris
Les recommandations après méniscectomie
Evitez de prendre du poids et évitez les sports avec des sauts (course, sports collectifs …) pour diminuer les deux grands risques a long terme après ce type d’intervention : l’arthrose et une nouvelle lésion méniscale sur le ménisque restant. Mais en règle générale si la lésion méniscale était isolée votre chirurgien vous autorisera à reprendre toutes les activités que vous aviez auparavant.
Les complications et les résultats
Un certain nombre de complications sont cependant possibles comme dans tout acte chirurgical. Il faut se souvenir qu’il n’y a pas de chirurgie sans risques. Cette liste n’est pas exhaustive, mais énumère les complications les plus fréquentes.
- Des complications générales sont susceptibles de survenir dans les suites immédiates: phlébites, embolies pulmonaire, décompensation d’une maladie déjà présente (voir facteurs de risques). Elles sont devenues exceptionnelles depuis que cette chirurgie se fait en ambulatoire avec une reprise immédiate de la marche et très rapide des autres activités.
- Malgré des soins de qualité il peut se produire au cours de l’opération prévue, des incidents per opératoires, blessure du cartilage, d’un vaisseau sanguin, ou d’un nerf, bris de matériel. Nous n’en avons cependant plus rencontré depuis de nombreuses années.
- L’infection est une arthrite septique du genou. Elle est exceptionnelle. Elle doit être diagnostiquée très tôt et nécessitera une nouvelle arthroscopie et un traitement antibiotique adapté.
- Hématome post opératoire ou épanchement sanguin intra articulaire (hémarthrose) peuvent survenir surtout chez les patients qui sont sous anti coagulants ou anti agrégants plaquettaires. Il faudra le plus souvent faire une nouvelle intervention pour évacuer cet épanchement.
- Le simple épanchement intra articulaire de liquide synovial peut survenir et nécessiter une ponction et éventuellement une infiltration cortisonée.
- Les douleurs sont exceptionnelles au-delà du 15ème jour et alors le plus souvent liées à une pathologie associée à la lésion méniscale (arthrose). Parfois aussi une amyotrophie quadricipitale pourra être responsable de douleurs transitoires du cartilage rotulien.
- L’algo neurodystrophie est une forme particulière de ces douleurs tardives et prolongées avec un cercle vicieux entre douleur et raideur. Elle récupère en règle sans séquelles.
- Les complications vasculo nerveuses sont quasiment inexistantes.
- Les deux complications tardives sont la nouvelle lésion méniscale sur ménisque restant et l’arthrose, mais d’autres facteurs interviennent.
Les résultats sont rapidement excellents. Les douleurs disparaissent, la marche s’améliore très régulièrement et redevient normale en quelques jours.